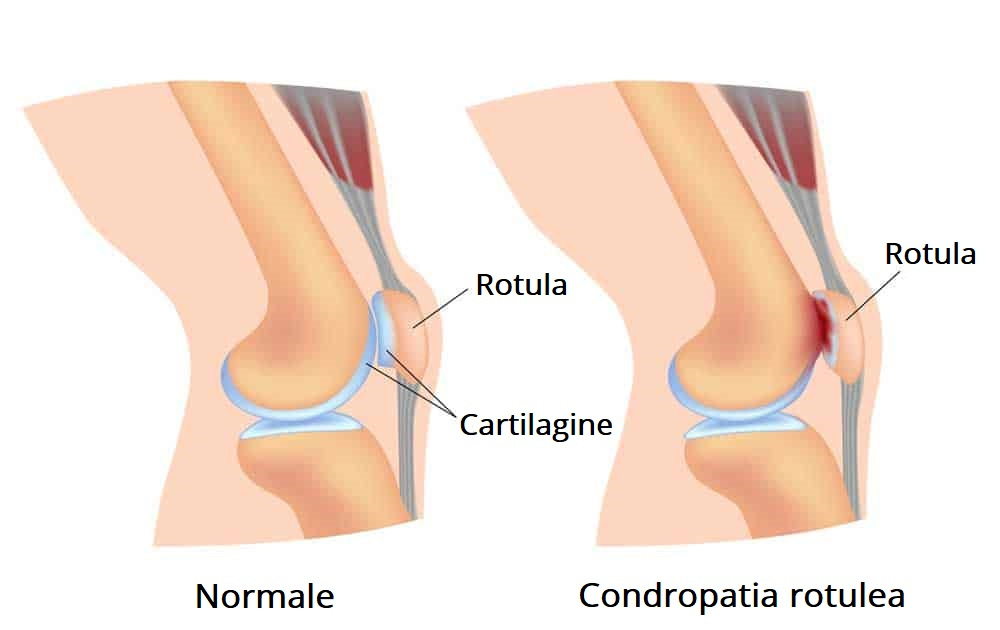
La condropatia rotulea è una delle tante condizioni patologiche che interessano l’articolazione del ginocchio.
Il termine condropatia indica una sofferenza del tessuto cartilagineo attorno all’osso.
È caratterizzata da un disallineamento della patella sul femore, solitamente verso l’esterno, provocando una iperpressione della stessa sul femore.
Durante la flessione del ginocchio, la rotula scorre su un canale tra i due condili femorali (gola intercondiloidea) in questo modo il movimento avviene in maniera fluida e indolore, con minimo attrito possibile.
Un’alterazione anatomica come una rotazione di tibia o un valgismo delle ginocchia altera questo rapporto anatomico, modificando la biomeccanica dell’articolazione e provocando una condizione predisponente a questo tipo di patologie.
Solitamente la rotula si decentra verso l’esterno creando attrito sul condilo femorale che a seguito di un sovraccarico funzionale genera, nei casi più lievi, scrosci articolari e infiammazione, nei casi più gravi un danno alla cartillagine fino a volte a fissurarla (condromalacia).
È una condizione che si verifica più di frequente in coloro che praticano determinate attività professionali o sportive trattandosi di una patologia che vede nel sovraccarico funzionale (vale a dire la ripetizione esasperata e continua nel tempo di determinati gesti o movimenti) una delle principali cause scatenanti.
La diagnosi di condropatia rotulea è essenzialmente clinica (dolore sotto la rotula, sensazione di scricchiolio durante la flesso-estensione del ginocchio, necessità di raddrizzare l’arto, difficoltà nell’accosciarsi);
la conferma viene dall’esecuzione di radiografie e risonanza magnetica; quest’ultima è anche in grado di determinare la gravità del quadro.
Un trattamento conservativo è sufficiente a risolvere il problema.
Gli obbiettivi della terapia sono come sempre la riduzione del dolore e dell’infiammazione, riduzione dell’edema ove presente, il recupero dell’articolarità e della funzionalità del ginocchio, il ritorno all’attività sportiva.
Prima fase: obbiettivo riduzione del dolore
Riposo, crioterapia e terapia strumentale come tecarterapia, laserx, ipertermia.
Seconda fase: Obiettivo recupero della forza, allineamento rotuleo (correzione di eventuali difetti posturali di valgismo o intrarotazione femorale)
Abbiamo già descritto che l’allineamento del ginocchio e i suoi disturbi sono sempre una conseguenza di alterazioni dell’anca e del piede, per questi motivi, per permettere al ginocchio di tornare a lavorare con la sua corretta dinamica è necessario, innanzitutto, sbloccare queste articolazioni e rimettere in equilibrio il bacino e la colonna vertebrale.
A seguire è particolarmente indicato è il potenziamento muscolare in quanto il movimento della rotula (che in condizioni normali scorre sul femore senza toccarlo) dipende dal quadricipite.
Si agisce di solito sul vasto mediale poiché è il muscolo che medializza la rotula, e il rinforzo dei muscoli abduttori/extrarotatori dell’anca come piccolo e medio-gluteo.
Terza fase: ritorno all’attività sportiva.
Ripresa di un graduale allenamento in palestra, lavoro propriocettivo e ginnastica posturale.
Michela Freddi




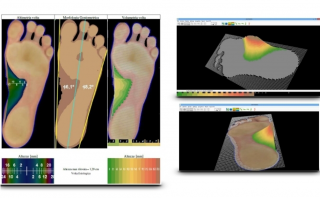
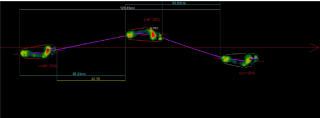
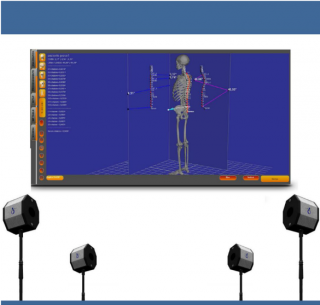
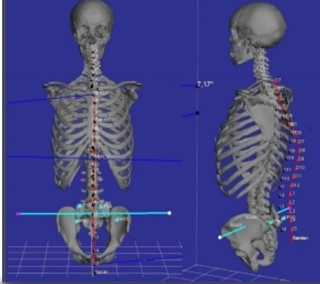

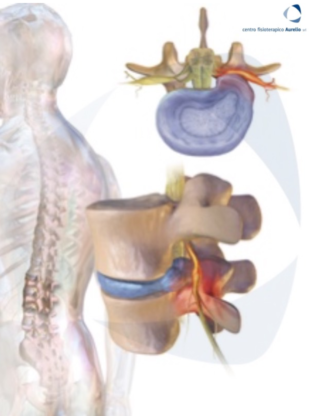 La radicolopatia, chiamata anche radicolite o neuropatia radicolare, è una patologia a carico del sistema nervoso periferico.
La radicolopatia, chiamata anche radicolite o neuropatia radicolare, è una patologia a carico del sistema nervoso periferico.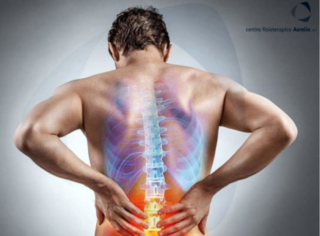
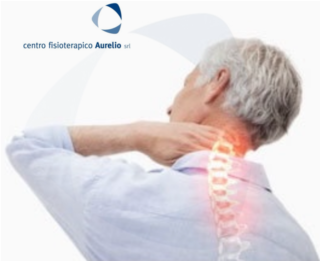 La DIAGNOSI di una radicolopatia viene fatta dal medico specialista (ortopedico, fisiatra, neurologo) che attraverso l’anamnesi, il racconto del paziente che può riferire sintomi di dolore, intorpidimento e debolezza coerente con la distribuzione di una determinata radice nervosa e l’esecuzione di vari test che evocano la sintomatologia, arriva a sospettare la presenza di una radicolopatia.
La DIAGNOSI di una radicolopatia viene fatta dal medico specialista (ortopedico, fisiatra, neurologo) che attraverso l’anamnesi, il racconto del paziente che può riferire sintomi di dolore, intorpidimento e debolezza coerente con la distribuzione di una determinata radice nervosa e l’esecuzione di vari test che evocano la sintomatologia, arriva a sospettare la presenza di una radicolopatia.